Pruebas alérgicas
Las pruebas alérgicas siempre deben estar precedidas por la entrevista clínica, mediante la cual se valora el posible desencadenante (alérgeno/s) de los síntomas del paciente. Así se establecerá un diagnóstico provisional y qué tipo de pruebas hay que realizar (alérgenos ambientales, alimentos, fármacos, látex, veneno de himenópteros, alérgenos contactantes, etc). Después, según el resultado, se confirmará o descartará el diagnóstico alergológico.
PRUEBA CUTÁNEA INTRAEPIDÉRMICA o pruebas de prick
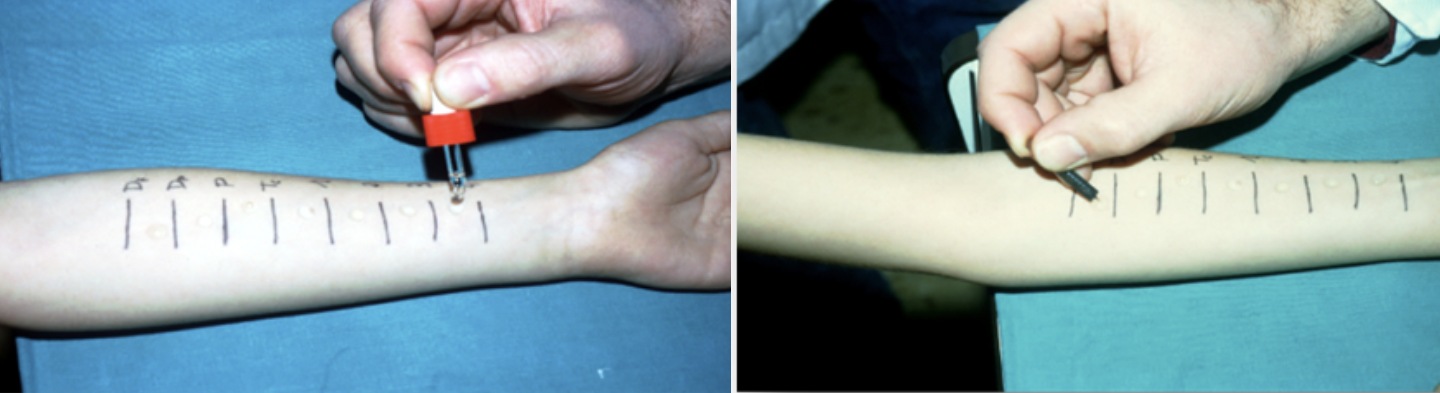
PRICK CON ALIMENTO EN FRESCO
PRUEBA CUTANEA INTRADÉRMICA
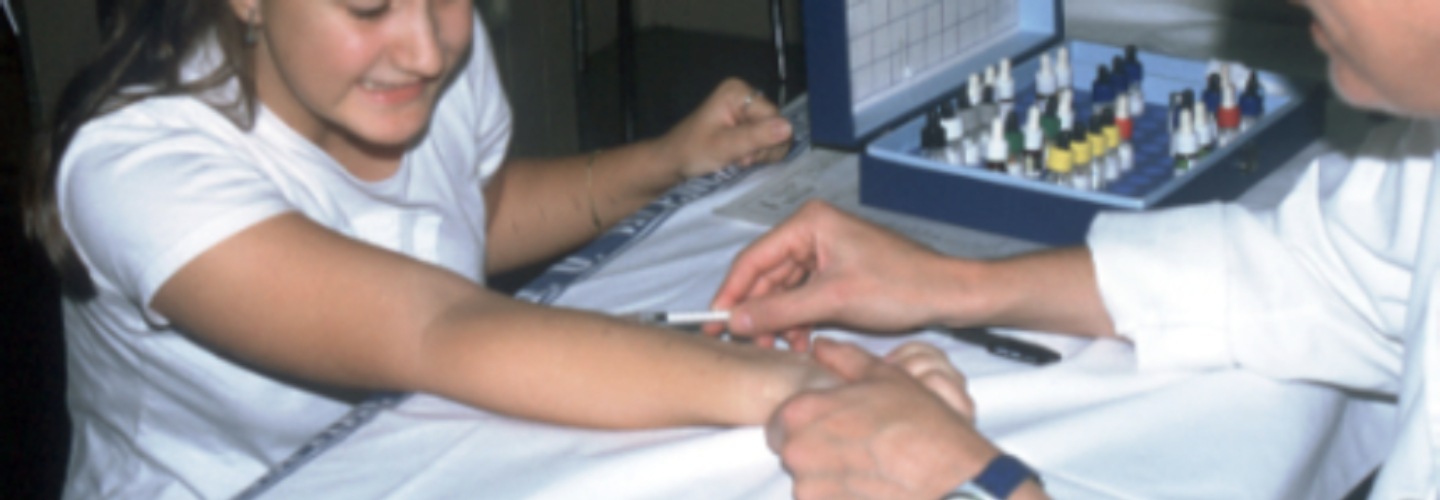
Consiste en la inyección intradérmica de un alérgeno mediante una jeringuilla con una aguja fina, inyectándose en la piel del antebrazo una pequeña cantidad de la solución del alérgeno, 0.02 ml. El resultado lo obtendremos en unos 15-20 minutos, pero en ocasiones se realiza una lectura tardía (pasadas unas 24 horas). Este tipo de pruebas está restringido al estudio de alergia a fármacos y venenos de himenópteros (abeja, avispa).
Prueba epicutánea
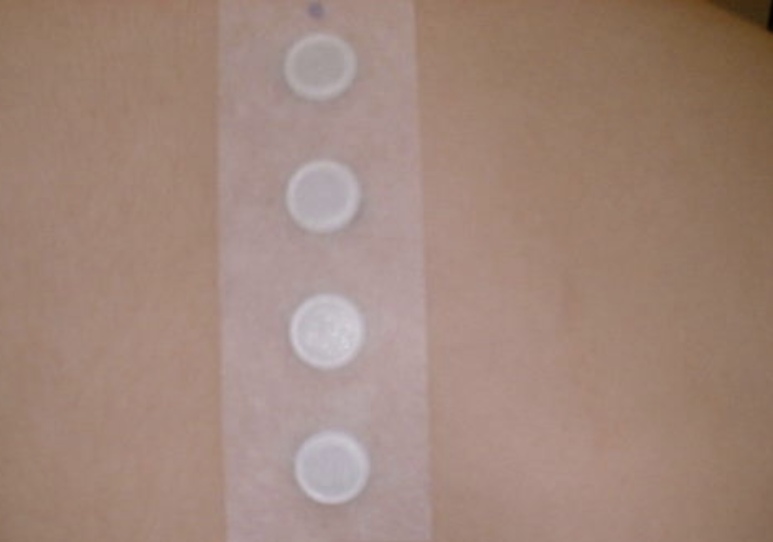
Consiste en la aplicación de unas sustancias (alérgenos) en forma de parches sobre la piel, generalmente de la espalda, para que contacten durante 48 horas. Al quitar los parches se realiza una primera valoración o lectura, y pasadas 72-96 horas se realiza la lectura definitiva, para objetivar la presencia de enrojecimiento, con edema, y/o vesículas en la zona de aplicación, indicativo de sensibilización alérgica. Estas pruebas se utilizan para el diagnóstico de dermatitis o eczema alérgico de contacto, y según los resultados, el Alergólogo puede recomendar medidas de evitación específicas para cada paciente.
PRUEBA de EXPOSICiON CONTROLADA
Pruebas funcionales respiratorias
Espirometria
La espirometría forzada es la prueba de referencia universal para la medición objetiva de la función pulmonar. Mide los volúmenes y flujos pulmonares generados en una maniobra de espiración máxima voluntaria y permite el análisis del volumen exhalado en relación al tiempo, durante una maniobra de espiración a máximo esfuerzo.
Para su medición se utiliza un espirómetro con neumotacógrafo. Tras una inspiración profunda para llenar de aire los pulmones, el paciente expulsa el aire a través de una boquilla conectada al neumotacómetro y a un sistema informático que analiza los resultados.
El volumen espiratorio forzado en el primer segundo (FEV1), es el parámetro de función pulmonar más utilizado y se correlaciona lineal e inversamente con la obstrucción de la vía aérea, otros parámetros a valorar que completan la exploración son la capacidad vital forzada (FVC), el cociente FEV1/FVC y el flujo mesoespiratorio entre el 25 y el 75% de la capacidad vital forzada (FEF 25-75% ), que se valoran en porcentaje respecto al valor teórico de referencia correspondiente a la edad, peso y talla del paciente
La espirometría permite clasificar las enfermedades pulmonares en obstructivas, no obstructivas (restrictivas) y mixtas. El patrón obstructivo, es el característico del asma.

Prueba broncodilatadora
PRUEBA DE METACOLINA
La prueba de metacolina, también conocida como prueba de provocación bronquial con metacolina, es una exploración de la función respiratoria utilizada para evaluar la hiperreactividad o hiperrespuesta bronquial, una característica distintiva del asma.
Esta prueba está indicada para confirmar el diagnóstico de asma en casos dudosos, especialmente cuando no se ha llegado a una conclusión clara mediante la historia clínica y la prueba broncodilatadora (espirometría con broncodilatación).
La metacolina es una sustancia broncoconstrictora que provoca un estrechamiento temporal de las vías respiratorias en los pulmones, de forma similar a lo que ocurre en el asma. La respuesta del paciente se mide a través de la espirometría.
Durante el procedimiento, se administra una solución de metacolina en concentraciones progresivamente crecientes, mediante un nebulizador con un dispositivo estandarizado de generación de aerosoles. Tras cada dosis, se mide la respuesta valorando el estrechamiento de las vías respiratorias mediante espirometría. La prueba se detiene cuando la función pulmonar, tomando como referencia el parámetro FEV1 (Volumen Espiratorio Forzado en el primer segundo), disminuye un 20 % o más respecto a la espirometría basal. Se considera una respuesta positiva, indicativa de hiperrespuesta bronquial, si se produce con una concentración menor o igual a 8 mg/ml.
Los riesgos de esta prueba son muy bajos y fácilmente controlables. Puede causar algunos efectos secundarios leves, como sensación de falta de aire, opresión en el pecho, accesos de tos seca o sibilancias (ruidos en el pecho al respirar), en grado variable. Estos síntomas suelen desaparecer rápidamente con la inhalación de un fármaco broncodilatador (como salbutamol: VENTOLIN®) para abrir los bronquios.

Registro DOMICILIARIO de Flujo espiratorio máximo (FEM) o FLUJO ESPIRATORIO PICO (PEF)
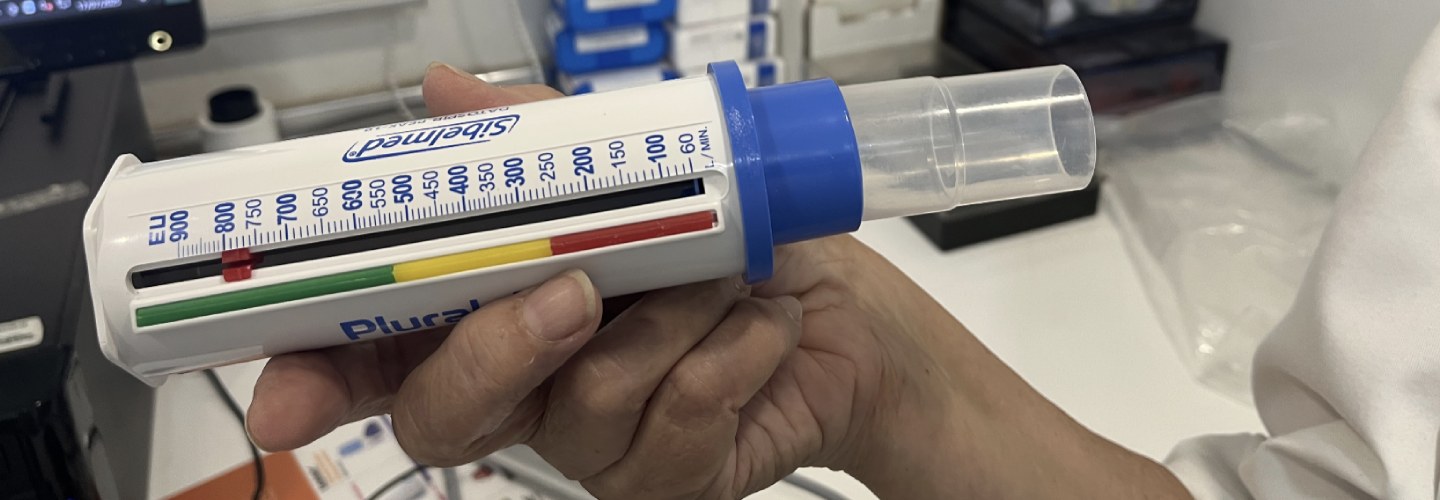
El PEF es el flujo espiratorio máximo obtenido en la boca durante una espiración forzada desde una espiración máxima. El PEF que se obtiene del trazado espirométrico de flujo/volumen, puede obtenerse directamente mediante un simple aparato portátil, de gran utilidad en la monitorización diaria domiciliaria de los pacientes asmáticos. Se trata de pequeño aparato para registrar el PEF y que conocemos como mini-Wright, el primero utilizado, al que actualmente se han añadido otros modelos,
Los resultados hay que valorarlos con cautela ya que van a depender en gran manera del esfuerzo del paciente al realizar la determinación. Deben realizarse un mínimo de tres determinaciones consecutivas y aceptar la mejor de ellas .
Permite un registro domiciliario bajo control del paciente. Resulta útil para valorar la evolución, gravedad del asma, respuesta al tratamiento, tolerancia del ejercicio.
¿Listo para mejorar tu calidad de vida?
Da el primer paso hacia una mayor tranquilidad.
Contacta con nosotros y recibe la orientación experta que necesitas para tus alergias
